Chřipka jako podceňované riziko: Proč u nás prevence selhává?
Shrnutí
Chřipka je často mylně zaměňována s běžným nachlazením, přestože jde o závažné virové onemocnění, které v České republice ročně nepřímo způsobí až 2000 úmrtí a ekonomické ztráty ve výši 27 miliard korun. Pochopení rizik spojených s vysokou proměnlivostí viru a významem pravidelného očkování je klíčové nejen pro ochranu zranitelných skupin, ale i pro udržitelnost zdravotního systému a národní ekonomiky.
Pouze 7–8 % obyvatel České republiky podstoupilo vakcinaci proti chřipce, což je výrazně pod doporučenou hranicí. Cílem Světové zdravotnické organizace (WHO) je přitom 75% proočkovanost. Přestože u seniorů nad 65 let zájem o vakcinaci mírně roste, podíl očkovaných v této skupině stále nedosahuje ani třetiny doporučené úrovně. Hlavními bariérami jsou především bagatelizace nemoci, obavy z vedlejších účinků a omezená dostupnost očkování. V České republice například na rozdíl od mnoha západních zemí vakcinace stále neprobíhá v lékárnách.
Očkování přitom představuje nejúčinnější nástroj, jak předejít závažným komplikacím, jako jsou zápaly plic nebo srdeční příhody. Zvýšení proočkovanosti by prokazatelně snížilo počet zbytečných hospitalizací, zmírnilo zimní nadúmrtnost a ochránilo ekonomiku před výpadky způsobenými pracovní neschopností.
Hlavní zjištění
- Chřipka je vysoce nakažlivé sezónní virové onemocnění, které každoročně způsobuje statisíce úmrtí, zatěžuje zdravotnické systémy a přináší obrovské ekonomické ztráty.
- Celková proočkovanost v České republice se pohybuje pouze kolem 7–8 %, čímž propastně zaostává za doporučovaným cílem Světové zdravotnické organizace (WHO) ve výši 75 %.
- Hlavními důvody nízké míry proočkovanosti jsou podceňování samotné nemoci, obavy z nežádoucích účinků, finanční bariéry pro zdravé dospělé, případně omezená dostupnost.
- Nejúčinnějším nástrojem prevence proti šíření chřipky je pravidelné každoroční očkování podpořené důsledným dodržováním respirační hygieny.
Závažnost chřipky
Závažnost chřipky pro jedince i společnost ilustrují charakteristiky příznaků a nakažlivosti, vymezení rizikových skupin a průběh chřipkových epidemií včetně úmrtnosti, počtu hospitalizací a ekonomických ztrát.
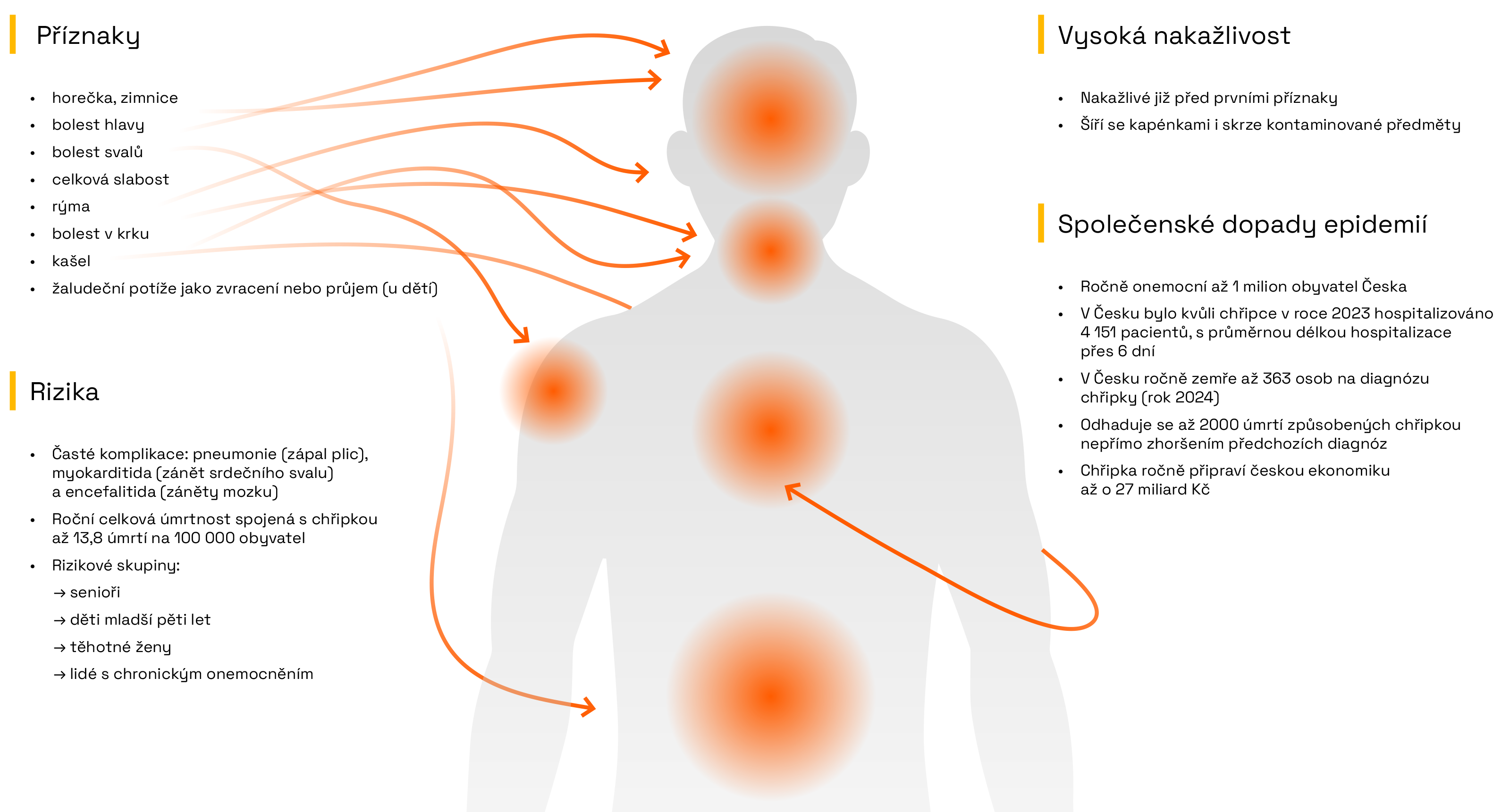
Interpretace
Chřipka je vysoce nakažlivé virové onemocnění dýchacích cest, které se každoročně vrací ve formě sezónních epidemií. Ačkoliv u mnoha jedinců proběhne pouze s mírnými příznaky (rýma, kašel, zvýšená teplota a bolesti hlavy, svalů a v krku) či zcela asymptomaticky, pro zranitelné skupiny, zejména seniory, malé děti, těhotné ženy a osoby s chronickými onemocněními, představuje vážnou hrozbu. Na individuální úrovni může virus vyvolat nejen primární respirační selhání, ale také fatální komplikace, jako je zápal plic, zánět srdečního svalu či mozku (ECDC, 2026). Kromě toho prokazatelně funguje jako spouštěč akutních kardiovaskulárních příhod u pacientů s přidruženými onemocněními (Rzymski, 2026). Na celospolečenské úrovni pak onemocnění generuje masivní zátěž, neboť ročně v Česku onemocní až 1 milion obyvatel a odhaduje se, že až 2000 úmrtí ročně je způsobených chřipkou nepřímo zhoršením předchozích diagnóz. Hospodářská komora ČR (2025) uvádí, že jen v České republice se negativní ekonomické dopady spojené s výpadky zaměstnanců a prostonanými dny odhadují až na 27 miliard korun ročně.
Kontext
Chřipka celosvětově infikuje až 20 % populace (ECDC, 2026). Globálně každoročně způsobí 3 až 5 milionů závažných případů a 290 000 až 650 000 úmrtí (WHO, 2025), z čehož desítky tisíc případů připadají na země Evropské unie (ECDC, 2026). Chřipka sezónně paralyzuje zdravotnické systémy nákladnými hospitalizacemi (Meyer et al., 2023), zhoršuje globální krizi antimikrobiální rezistence v důsledku nadužívání antibiotik na sekundární bakteriální infekce (Rzymski, 2026) a způsobuje značné ekonomické škody. Nejúčinnější obranou proti šíření viru a jeho těžkým následkům je důsledná prevence. Ačkoliv k základním opatřením patří zvýšená osobní hygiena, časté mytí rukou, vyhýbání se kontaktu s nemocnými a dodržování respirační etikety (ECDC, 2026), hlavním a nejefektivnějším nástrojem ochrany zůstává každoroční očkování (ECDC, 2026; SZÚ, 2025).
Proočkovanost v Česku v letech 2010–2024
Vývoj proočkovanosti během jednotlivých chřipkových sezón od roku 2010 v české populaci ve věkových skupinách do 65 let a nad 65 let.
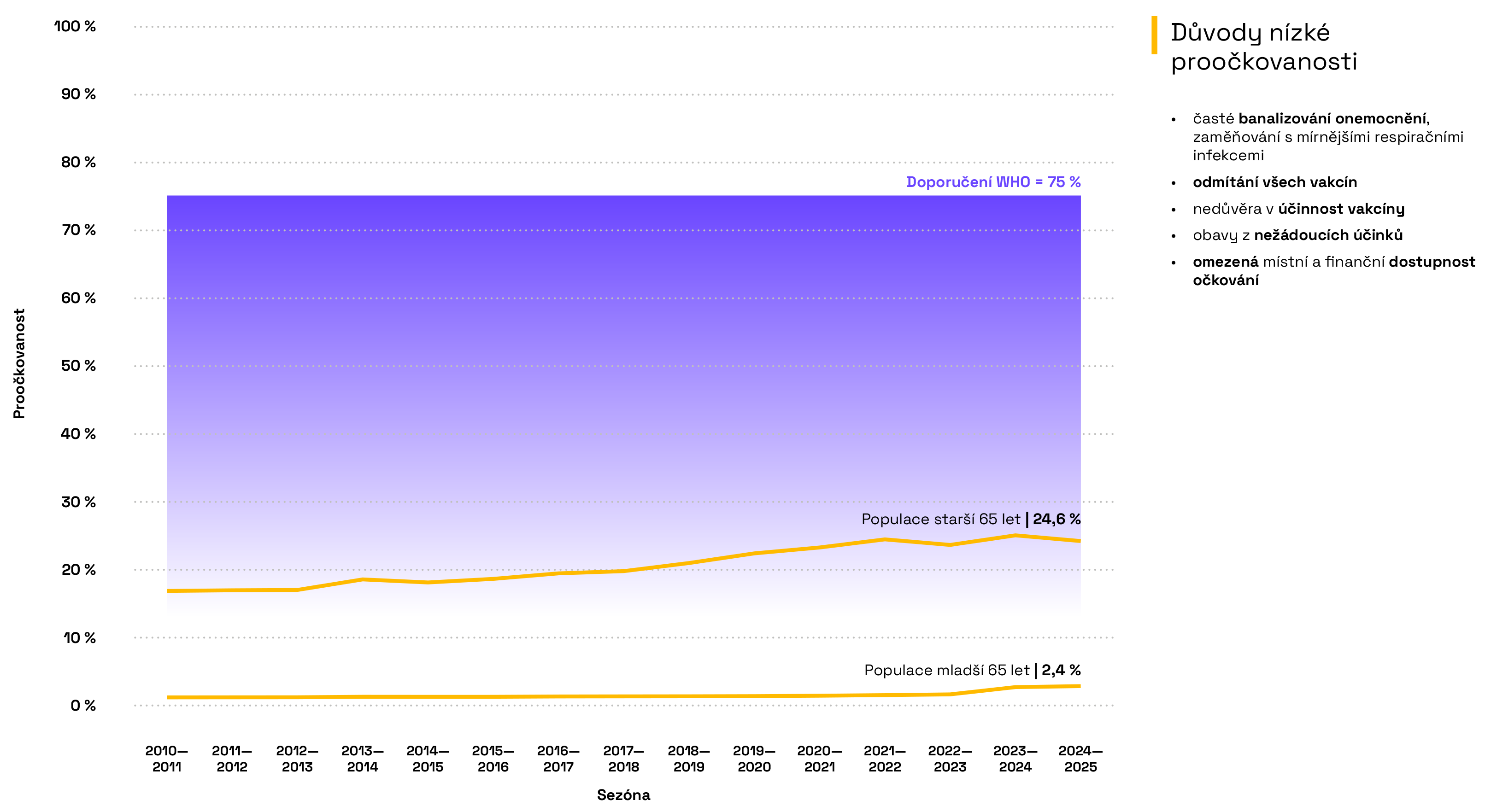
Interpretace
Vakcinace je nejúčinnějším preventivním opatřením proti nakažení virem chřipky. Celková proočkovanost české populace je však i přes pozitivní vývoj posledních let extrémně nízká (pohybuje se kolem 7–8 %) a senioři (starší 65 let) jsou jedinou skupinou, u které sledujeme systematický růst. Zatímco před pandemií COVID-19 se proočkovanost seniorů (65+) v České republice pohybovala kolem 15–18 %, aktuální data ukazují vzestup na 25–29 %. Proočkovanost v populaci mladší 65 let přesahuje teprve poslední roky pouhá 2 %. Kromě vyššího povědomí o rizicích či častějších návštěv praktického lékaře, který může očkování doporučit, může hrát roli i plná úhrada očkování a vakcíny pro osoby nad 65 let z veřejného zdravotního pojištění, což odstraňuje finanční bariéru. Přesto je proočkovanost hluboko pod cíli vytyčenými Světovou zdravotnickou organizací (WHO).
Kontext
Vakcína hraje zásadní roli v prevenci chřipky a ve zmírnění dopadů epidemií. Pokud očkovaný onemocní, vakcína výrazně snižuje závažnost průběhu a omezuje riziko těžkých komplikací, jako je zápal plic nebo syndrom akutní dechové tísně. Očkování také prokazatelně snižuje počty hospitalizací a úmrtí, což platí obzvláště u rizikových skupin, jako jsou senioři a pacienti s chronickými onemocněním (Rzymski, 2026). V neposlední řadě vysoká proočkovanost snižuje přenos viru v komunitě, čímž nepřímo chrání i neočkované a zranitelné jedince. Proto světová zdravotnická organizace (WHO) dlouhodobě cílí na proočkovanost ve výši minimálně 75 % populace (World Health Assembly, 2003).
Realita v Česku však za tímto celosvětovým standardem propastně zaostává, míra proočkovanosti je u nás dlouhodobě velmi nízká. Pohybuje se kolem pouhých 7 % v celkové populaci a dosahuje jen 25 % u těch nejvíce rizikových skupin (SZÚ, 2025). Toto nedostatečné využívání dostupné prevence znamená, že mnoho lidí každoročně zcela zbytečně onemocní nebo čelí těžkým komplikacím, což následně neúměrně zatěžuje jak zdravotnický systém, tak i národní ekonomiku.
Některé důvody nízké proočkovanosti jsou dobře zdokumentovány. Podle rozsáhlého průzkumu amerického Centra pro kontrolu a prevenci nemocí (CDC) byla v sezóně 2023/2024 nejčastějším důvodem pro odmítnutí vakcíny proti chřipce skutečnost, že se lidé onemocnění neobávali. Chřipka bývá často bagatelizována a zaměňována s jinými respiračními infekcemi s mírnějším průběhem. Mezi další velmi často uváděné důvody patří obecné rozhodnutí nenechat se očkovat žádnou vakcínou, přesvědčení, že vakcína nedokáže infekci zabránit, a obavy ze závažných, neznámých či mírných nežádoucích účinků. Roli může hrát omezená místní a finanční dostupnost očkování (CDC, 2024). V České republice očkují primárně praktičtí lékaři a specializovaná očkovací centra či centra cestovní medicíny. Legislativní zakotvení a praxe očkování v lékárnách, což je v mnoha západních zemích klíčový nástroj k odstranění bariér k vyšší proočkovanosti (Data o zdraví, 2025), u nás stále chybí. Zahraniční zkušenosti však ukazují, že organizování mobilních očkovacích klinik a nabídka dotovaných či zcela bezplatných vakcín prokazatelně zvyšuje proočkovanost (WHO, 2025). Ačkoliv je očkování plně hrazeno ze zdravotního pojištění pro vybrané rizikové skupiny, např. pro osoby nad 65 let, pacienty s chronickým onemocněním srdce, ledvin, dýchacích cest či diabetem a pro osoby s imunodeficity, pro běžnou zdravou populaci plně hrazené není. Zdravotní pojišťovny těmto lidem obvykle poskytují pouze částečný příspěvek. Obrovský potenciál ke zvýšení proočkovanosti práceschopné populace mají zaměstnavatelé, pokud očkování nabídnou svým zaměstnancům jako zvýhodněný či bezplatný firemní benefit. Tím by se zároveň předešlo obrovským ekonomickým ztrátám, které v České republice kvůli pracovním neschopnostem způsobeným chřipkou dosahují desítek miliard korun ročně (Hospodářská komora ČR, 2025).
Regionální rozdíly v prevenci a důsledcích chřipky
Proočkovanost v očkovací sezóně 2022/2023 a hospitalizace s diagnózou chřipky v českých regionech v roce 2023.
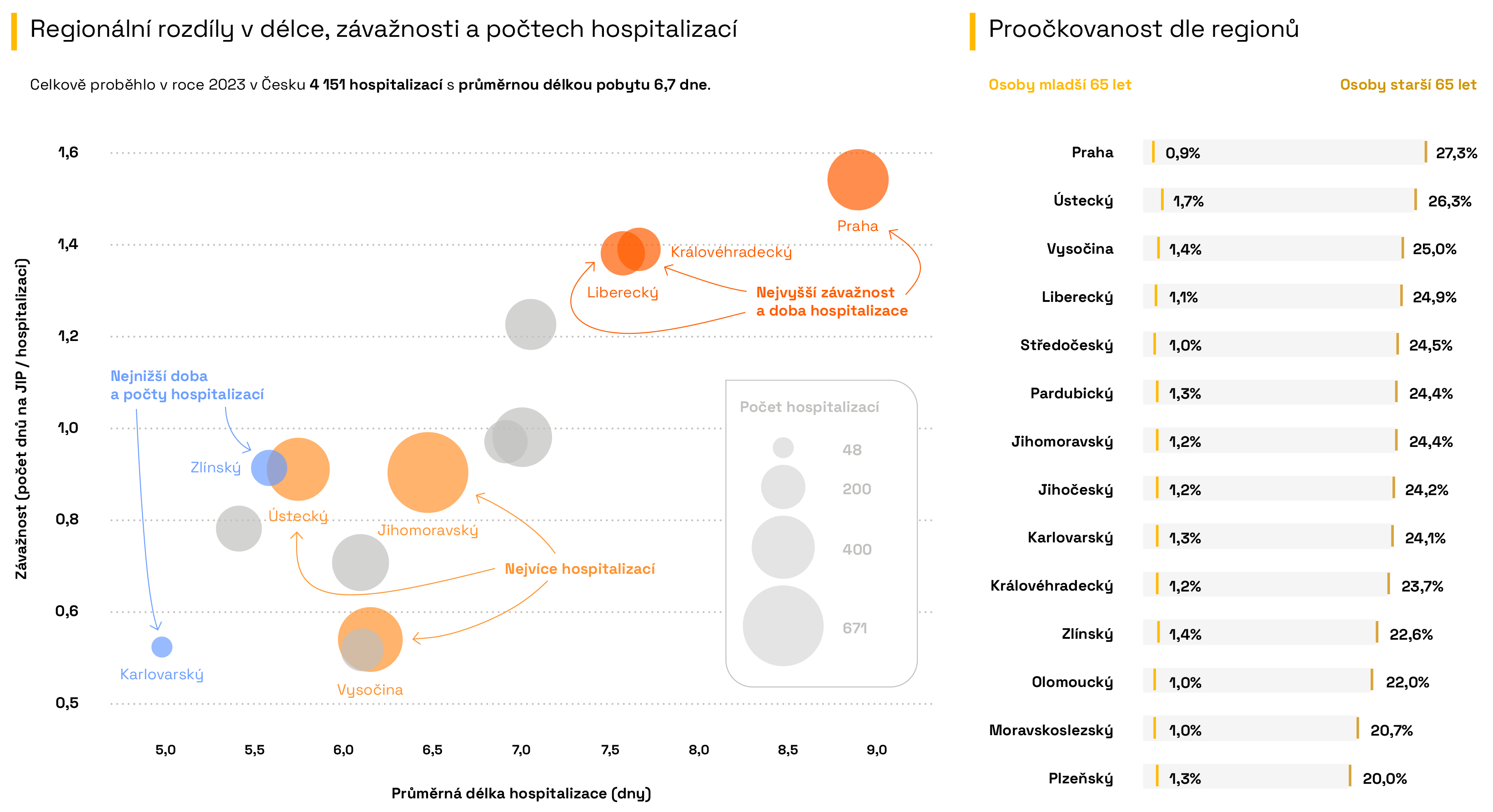
Interpretace
Celkově proběhlo v roce 2023 v Česku 4151 hospitalizací s průměrnou délkou pobytu 6,7 dne. Nejdelší průměrná doba hospitalizace proběhla v Praze (8,9 dne), kde byla zároveň nejvyšší zátěž intenzivní péče – na jednu hospitalizaci zde připadalo v průměru 1,54 dne stráveného na JIP. Nejkratší dobu v nemocnici naopak strávili pacienti v Karlovarském kraji (5 dní). Nejvíce hospitalizací zaznamenal Jihomoravský kraj (671 případů) a nejméně hospitalizací vykázal Karlovarský kraj (pouze 48 případů). Ze zobrazených dat je patrné, že dochází k nerovnoměrné zátěži v jednotlivých krajích.
Před závažnými průběhy chřipky a hospitalizací v prvním pololetí 2023 (tedy během vrcholu sezóny kolem 5. kalendářního týdne) by podle SZÚ (2023) populaci ochránila dostatečná proočkovanost v sezóně 2022/2023. Ta však nechrání před závažným průběhem a případnou hospitalizací počátkem následující sezóny začínající na podzim roku 2023, podle SZÚ (2023) kolem 40. kalendářního týdne.
V sezóně 2022/2023 však dosáhla celorepubliková průměrná proočkovanost proti chřipce pouze 24,0 % u osob nad 65 let a dokonce pouze 1,2 % u osob mladších 65 let. Nejvyšší podíl chráněných seniorů starších 65 let měla Praha (27,3 %). Na opačném konci žebříčku se ocitl Plzeňský kraj, kde se nechalo očkovat pouze 20,0 % seniorů, a Moravskoslezský kraj s 20,7 %.
Kontext
Kromě rozdílů v prevenci mohou být regionální rozdíly dány zejména populací a věkovou strukturou obyvatelstva, podílem výskytu přidružených onemocnění, dostupností lůžek, koncentrací specializovaných pracovišť a ošetřováním pacientů ze sousedících regionů.
Zajímavá je nízká proočkovanost v Plzeňském kraji, což koreluje s našimi dříve publikovanými závěry týkajícími se návštěvnosti preventivních prohlídek. V Plzeňském kraji jsou hodnoty dlouhodobě nižší, naopak v Ústeckém kraji, kde je druhá nejvyšší proočkovanost po Praze, je zaznamenáno více návštěv praktických lékařů, než činí celorepublikový průměr (Data o zdraví, n.d.).
Celosvětově se největší zátěž koncentruje v zemích s nízkými a středními příjmy a ve zranitelných věkových skupinách (The Global Burden of Disease Study, 2017).
Proměnlivost viru chřipky a její souvislost s každoročním očkováním
Charakteristika povrchových proteinů viru chřipky, rozlišení kmenů a subtypů, sezónnost výskytu a principy výběru očkovacích kmenů.
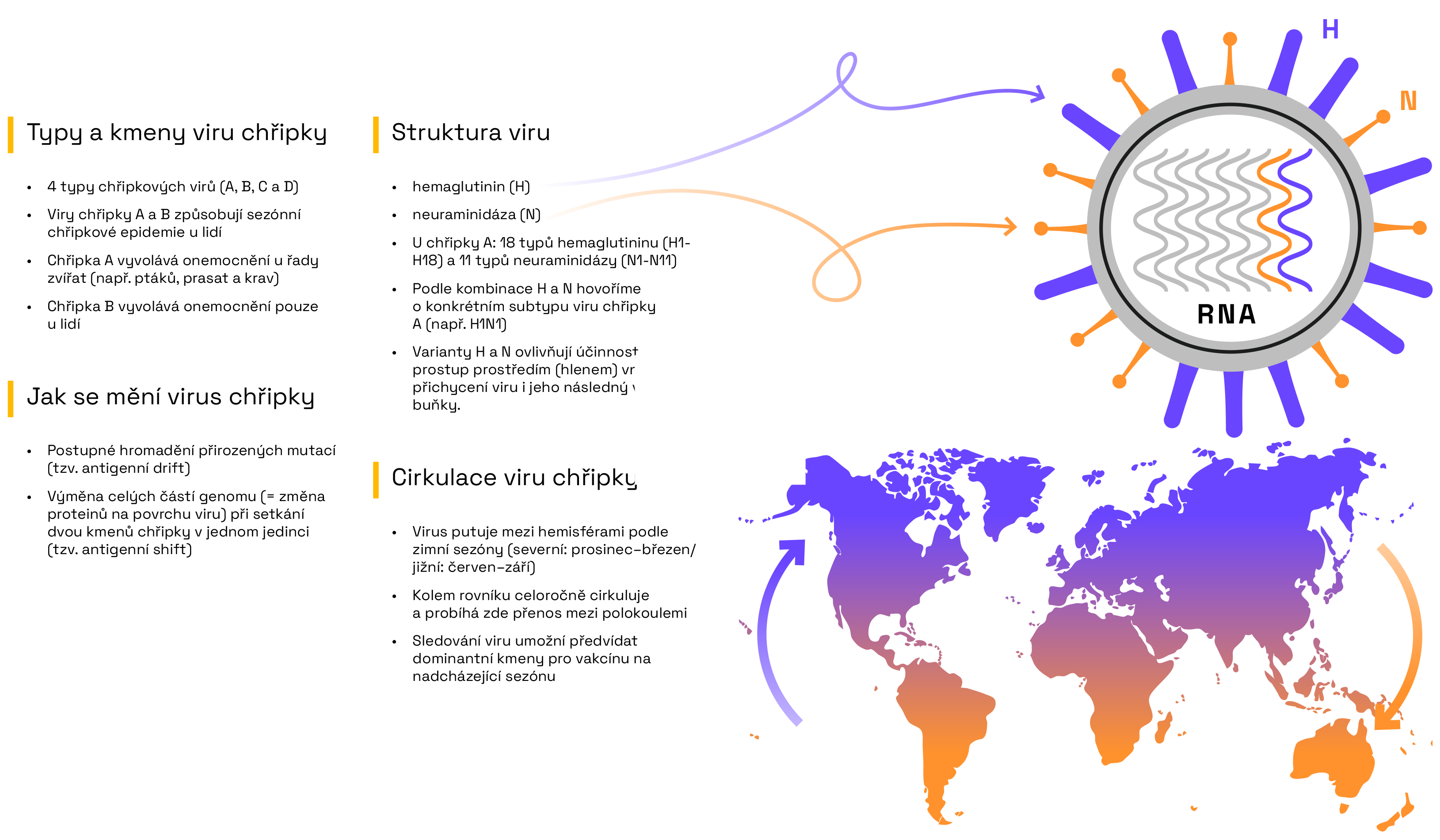
Interpretace
Viry chřipky se primárně dělí na typy A, B, C a D, přičemž typy A a B každoročně způsobují sezónní epidemie. Hlavními proteiny na povrchu viru chřipky jsou hemaglutinin (H) a neuraminidáza (N). Subtypy chřipky A se klasifikují podle variant hemaglutininu a neuraminidázy (např. H1N1, H5N1 aj.), přičemž jednotlivé varianty se liší také svými biologickými vlastnostmi. Hemaglutinin umožňuje přichycení viru na buňku a následný vstup do buňky, zatímco neuraminidáza zprostředkovává prostup prostředím (hlenem) vně buněk. Zvláště hemaglutinin je klíčovým antigenem při vývoji vakcín.
Uvnitř viru se nachází segmentovaný genom, tedy 8 samostatných vláken genetické informace. Právě tato segmentace umožňuje viru tzv. antigenní shift – pokud je jedna buňka infikována dvěma různými viry chřipky, jejich geny se mohou jednorázově promíchat a vytvořit zcela nový subtyp (např. H5N1), proti kterému se v lidské populaci dosud netvořily protilátky. Antigenní drift je oproti tomu pomalejší změna genetické informace viru díky nahromadění postupných přirozených mutací. I tímto způsobem může nakonec virus změnit antigenny na svém povrchu natolik, že je lidský imunitní systém účinně nerozezná.
Sezóna chřipkových onemocnění nastává v zimních měsících, tedy v období mezi prosincem a březnem na severní polokouli a v období mezi červnem a zářím na polokouli jižní. Vzhledem k tomu se ohniska infekce přesouvají a virus se v průběhu globální cirkulace mění.
Kontext
Viry chřipky procházejí neustálým genetickým a antigenním vývojem (tzv. antigenní drift a antigenní shift) a vznikají nové antigenní varianty. Subtyp A je nejvíce proměnlivý, infikuje lidi i zvířata (ptáky, prasata, krávy) a je původcem všech velkých chřipkových pandemií. Chřipkový virus typu B cirkuluje téměř výhradně mezi lidmi, mutuje pomaleji, ale je zodpovědný za těžké průběhy během sezónních epidemií (ECDC, 2026).
Kvůli vysoké proměnlivosti viru musí být očkovací látky proti chřipce připravovány s každoroční aktualizací antigenů. Díky sledování změn a pohybu viru mohou být predikovány kmeny, které se stanou dominantními v následující sezóně. Predikci koordinuje Světová zdravotnická organizace (Hay & McCauley, 2018). Na základě epidemiologických dat a podrobné genetické a antigenní analýzy vzorků z celého světa pak WHO upravuje a vydává doporučení ohledně antigenního složení (výběru kmenů) vakcín pro nadcházející sezónu, aby co nejlépe odpovídaly virům, u nichž se očekává nejmasivnější šíření. V případě náhlé změny cirkulujících kmenů však může dojít k tzv. neshodě vakcíny (mismatch), například když začne převládat jiný typ nebo linie, která ve vakcíně chybí. Predikovat se navíc dají pouze stávající sezónní kmeny. V současnosti tedy nelze dopředu přesně určit, který ze zvířecích subtypů chřipky A zmutuje a vyvolá novou globální pandemii.
Nadúmrtnost v chřipkové sezóně

Interpretace
Zvýšená úmrtnost v zimních měsících (1.–20. kalendářní týden a 40.–52./53. týden) je úzce spjata s cirkulací respiračních virů, především chřipky, lidského respiračního syncyciálního viru a nověji i COVID-19. Počty úmrtí i hospitalizací v souvislosti s respiračními nemocemi pravidelně vrcholí každou zimu. Sezónní chřipka každoročně infikuje odhadem až 20 % celosvětové populace, ačkoliv značná část případů (65–85 %) může probíhat zcela bezpříznakově (ECDC, 2026). Z pohledu globální epidemiologické zátěže jde však o hrozbu s obrovským dopadem. Podle odhadů WHO způsobí chřipka globálně 290 000 až 650 000 úmrtí spojených s dýchacími cestami ročně. V Evropské unii si sezónní chřipka vyžádá v průměru 27 600 úmrtí z čistě respiračních příčin za zimu. Pokud se započítá celková nadúmrtnost ze všech příčin (all-cause mortality), vyšplhá se podle evropského modelu EuroMOMO průměrný počet obětí chřipky v EU až na 81 600 ročně (Paget et al., 2022). Tento nepoměr je dán tím, že respirační diagnózy tvoří jen část úmrtí. Infekce totiž velmi často funguje jako fatální spouštěč kardiovaskulárních příhod nebo zhoršení jiných chronických nemocí.
V České republice je chřipce každoročně připisováno v průměru 1062 nadměrných úmrtí. Míra nadúmrtnosti se ovšem mezi jednotlivými sezónami radikálně liší podle intenzity epidemie a aktuálně cirkulujících virových kmenů (např. v nejhorších sezónách přesáhla 2000 úmrtí, zatímco v mírnějších klesla pod 500) (Kynčl et al., 2025).
V Evropské unii spadá 88–94 % respiračních úmrtí spojených s chřipkou na osoby ve věku 65 let a starší (Paget et al., 2022). Stejný trend potvrzují i česká data, kde se více než tři čtvrtiny (76 %) nadměrných úmrtí týkají seniorů nad 65 let. Relativní počty úmrtí pak začínají velmi strmě růst zejména u osob starších 80 let (Kynčl et al., 2025).
Kontex
Pro plánování prevence je zásadní, že až 94 % této zátěže připadá na osoby starší 65 let (Paget et al., 2022). Zimní nadúmrtnost dopadá drtivou většinou na starší populaci. Právě pro ohrožené skupiny je zásadní prevencí každoroční očkování (kvůli individuální i kolektivní ochraně). Zvýšit proočkovanost se v posledním desetiletí podařilo například v Dánsku, kde ochrana populace starší 65 let překročila 75% hranici stanovenou WHO. Tento nárůst se připisuje zvýšení povědomí o rizicích, lepší dostupnosti očkování (mimo jiné zavedení vakcinace lékárníky v roce 2015) a zavedení systému připomínání očkování e-mailem v roce 2022 (Johansen et al., 2023, Larson et al., 2025). Dalšími státy EU, kde se daří proočkovanost zvýšit, jsou Irsko (75,71 %) a Portugalsko (71,8 %) (EUROSTAT, 2025).
Závěr
Chřipka představuje pro českou společnost zásadní zdravotní i ekonomickou hrozbu, která ročně postihne až milion obyvatel a nepřímo způsobí přibližně 2000 úmrtí, zejména skrze zhoršení chronických stavů u seniorů. Navzdory vysoké nakažlivosti a riziku fatálních komplikací (zápaly plic, myokarditida) zůstává celková proočkovanost v České republice alarmující. Pohybuje se pouze kolem 7–8 %, což zůstává hluboko pod WHO doporučenými 75 %. I u nejrizikovější skupiny seniorů nad 65 let, kde je očkování plně hrazeno, dosahuje ochrana v posledních letech jen zhruba 25–29 %. Nízký zájem je dán především bagatelizací nemoci, nedůvěrou ve vakcíny a bariérami v dostupnosti, jako je absence očkování v lékárnách, které v zahraničí úspěšně zvyšuje podíl chráněné populace.
Klíčovou výzvou v boji proti chřipce je vysoká proměnlivost viru, u kterého dochází k neustálým genetickým změnám, což vyžaduje každoroční aktualizaci složení vakcín na základě globálního sledování WHO. V Česku existují výrazné regionální rozdíly v proočkovanosti i zátěži nemocnic, přičemž vyšší míra prevence prokazatelně snižuje riziko hospitalizací a zmírňuje dopady na pracovní trh, kde chřipka generuje ztráty až 27 miliard korun ročně. Celosvětově je pak důraz na očkování zásadní pro ochranu jednotlivců, ale i pro stabilitu přetížených zdravotních systémů a řešení krize antibiotické rezistence.
Vytvořené infografiky a zpracovaná data jsou zveřejněna pod licencí CC BY 4.0, to vám umožňuje si materiály stáhnout, upravit a zveřejnit při uvedení původu a odkazu na licenci. Vstupní data však často mají svoji vlastní licenci a je třeba si ověřit pravidla používání.
Ilustrace na webových stránkách: Storyset
Vytvořené infografiky a zpracovaná data jsou zveřejněna pod licencí CC BY 4.0, to vám umožňuje si materiály stáhnout, upravit a zveřejnit při uvedení původu a odkazu na licenci. Vstupní data však často mají svoji vlastní licenci a je třeba si ověřit pravidla používání.
Ilustrace na webových stránkách: Storyset
Vytvořené infografiky a zpracovaná data jsou zveřejněna pod licencí CC BY 4.0, to vám umožňuje si materiály stáhnout, upravit a zveřejnit při uvedení původu a odkazu na licenci. Vstupní data však často mají svoji vlastní licenci a je třeba si ověřit pravidla používání.
Ilustrace na webových stránkách: Storyset